ESQUIZOFRENIA Y MODELO MEDICO
El modelo médico plantea hipótesis etológicas muy variadas y en alguna de ellas contradictoria entre sí referente al tema de la Esquizofrenia. Dicho
modelo mantiene un afán en encontrar la bases etológicas de la enfermedad,
especialmente la psiquiatría sin encontrar explicación que se puedan confirmar
científicamente en su totalidad. Hay hipótesis, sustentadas en diferentes
investigaciones, que consideran y tratan de evidencias y verificar que su
causalidad se debe factores perinatales, infecciones virales, Genéticos,
alteraciones macro en la estructura encefálica, y alteraciones bioquímicas en el cerebro,
hasta problemas de contenido psicológico sustentadas en el paradigma de la
información. Pero ninguna de las hipótesis sustentadas ha podido ser verificadas
y contrastadas empíricamente donde alcance el consenso mundial de la comunidad
científica.
Sin embargo una de las
hipótesis que más ha predominado y ganado un lugar fuerte en los procesos de
normalización y legitimación tanto en la discursividad de los saberes de corte
cientifisista, como en los contextos socioculturales ha sido la psiquiatría y
su modelo médico y los saberes que se adhieren a este. Se considera
y reduce a la esquizofrenia como un epifenómeno, es decir, una enfermedad
producto de alteraciones e irregularidades del quimismo cerebral, de base
meramente biológica. Se considera que la sintomatología de la esquizofrenia se
debe a una alteración principalmente en el funcionamiento de los
neurotransmisores y sus receptores.
De esta forma surge la primera
hipótesis que la esquizofrenia es causada por una alteración en el neurotransmisor
de la Dopamina, sus receptores y
Vías Dopaminergica. Se consideran que los síntomas positivos se deben a una
hiperactividad de la dopamina en el campo receptoría de D2 localizados en las vías Mesolímbica. Y los
síntomas negativos por una hipo activación Mesocortical principalmente en el
área pre frontal del receptor D1.
La Dopamina (DA), es un neurotransmisor y
neurohormona perteneciente al tipo estructural de la feniletilamina, y catecolamina,
también es precursor de la noradrenalina
y adrenalina. Se cree que su
funcionalidad está implicada en el
comportamiento y la cognición, atención, y
el aprendizaje, recompensa y
motivación, la actividad motora, la
regulación de la producción de leche, el sueño, el humor.
El proceso de la biosíntesis de la
dopamina se inicia la glándula suprarrenal por la producción de una sustancia
denominada la tirosina, esta sustancia es sintetizada por la acción directa de
la encima Tirosinhidroxilasa es hidroxilada, esta reacción
química permite la formación de la Dopa. Posterior a este proceso surge la des
carbonización de la misma por la DOPA-descarboxilasa para dar como resultado la
Dopamina. La dopamina es la precursora de noradrenalina y la adrenalina. Esta síntesis se realiza la mayor parte en el mesencéfalo,
en el área tegmental ventral (atv) y la sustancia negra compacta.
La Dopamina tiene
un conjunto de receptores que son representando y clasificado por la letra D Y
por un número que va desde el 1 hasta el 5, es decir: D1, D2, D3, D4 Y D5. Sin embargo se
le grupos en dos grupos o familias: D1 Y
D2 por la similitud en la afinidad y funcionalidad.
Al primer grupo denominado D1 pertenece los subtipos de D1
Y D5, estos tienen una similitud y es que se acoplan a la proteína G Y
ESTIMULAN LA e AMPc, es decir, mantienen un potencial de acción activados. Manteniendo un mecanismo de acción que le
permite traducir las señales.
El D2 por su parte pertenecen los
subtipos D2, D3 Y D4 con un efecto inhibidor de las formación de LA e AMPc. Poseen un mecanismo de acción
donde se activan los canales de K+ (Potasio) y se reduce considerablemente la
entrada de los canales de CA+ (Calcio), procesos que suceden en los procesos de
despolarización de las neuronas.

Volviendo a la hipótesis Dopaminergica se considera
que en la esquizofrenia hay una hiperactivación Dopaminergica D2 en la vía
Mesolímbica como causante de los síntomas positivos, y de los negativos
se debería a una hipofunción Dopaminérgica Mesocortical D1.
El subtipo D2 es un tipo de neurotransmisor
inhibidor de en diferentes estructuras cerebrales, se encuentra localizado
principalmente en la corteza cerebral, en el sistema límbico (amígdala, tálamo
e hipotálamo, capa modecular hipocampal)
los núcleos accumens y subtalámicos la sustancia negra y reticulada. Tabernáculo
olfatorio, entre otros. Funcionalmente
está asociada a las emociones, motivación y acciones motoras, así como regula
la liberación y síntesis de la dopamina y prolatina en la hipófisis. Otra de
las funciones principales es que actúa en el sistema cardiovascular. A la
primera el D2 Mantiene dos formas una corta D2S y una larga D2L.
El D2S es un tipo de
neurotrasmisor que está formada de 414 aminoácidos en el cuerpo humano.
Su localizada está focalizada en
diferentes estructuras cerebrales como la corteza cerebral, en el sistema
límbico (amígdala, tálamo e hipotálamo, capa modecular hipocampal) los núcleos accumens y subtalámicos la
sustancia negra y reticulada. Tabernáculo olfatorio, entre otros. Funcionalmente está asociada a las emociones,
motivación y acciones motoras, así como regula la liberación y síntesis de la
dopamina y prolatina en la hipófisis. Otra de las funciones principales es que
actúa en el sistema cardiovascular.
Mientras que
la D2L, por su parte se encuentra
localizada en las mismas áreas que la anterior, y su variación reside en cuanto
a su función, aunque está asociada a la emoción, a la acción motora y la
integración y expresión de las conductas, como la liberación y síntesis de
dopamina y prolactina en la hipófisis, su importante función es servir de
autoreceptos.
La alteración de este se debe en aumento de la
activada en las vías Mesolímbica. Esta es una vía o ruta Dopaminergica
encefálica proyecta información neuronal que se encuentra ubicada desde el área
tegmental del mesencéfalo y el sistema límbico. Es recorrido se interconecta
con diferentes tipos de estructuras de las mismas que van desde núcleo acuminado, la amígdala cerebral y el hipocampo, hasta llegar a la corteza prefrontal. Se
considera que su principal papel está asociado a la gratificación tanto de las
emociones como la motivación y de la recompensa.
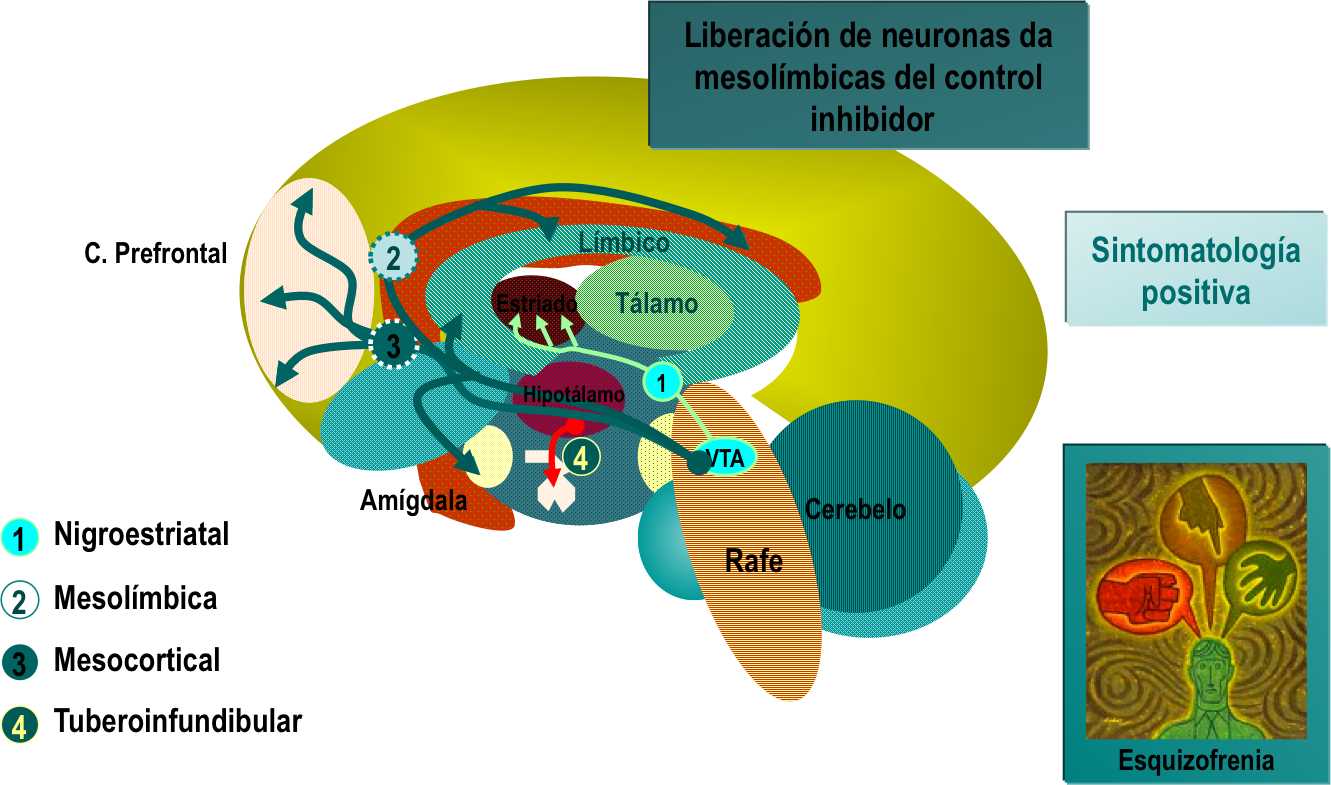
Además de estas principales acciones se
considera y se cree, por los estudios que se han realizado en los efecto de
medicamentos antipsicóticos y sustancia psicoactivas que estas neuronas en esta
vía, cuando hay un alteración de aumento o sobre activación produce afectos de activación
receptoría, sobre todo cuando se da en el núcleo acuminado, aumentando
la euforia, al igual que puede producir
alteraciones de percepción en el caso de las alucinaciones o de pensamiento y
lenguaje lógico en el caso del delirio y
trastornos de pensamiento, al igual que está implicada con los actos
alucinatorios por la ingesta de sustancias psicoactiva y las sensaciones
placenteras. También se piensa que está asociada a la agresión y la hostilidad.
De otra parte
los síntomas negativas se cree que hay una disminución receptoría Dopaminergica
D1 en la vía mesocortical. Como se ha
descrito anterioremente el D1. La vía Mesocortical por su parte mantiene su
proyección neuronales que van desde el área ventral tegumento hasta la corteza
cerebral en el lóbulo frontal. Su funcionalidad está relacionada con la
cognición, motivación, emoción y afecto.

Así mismo el modelo médico
considera cuando en los receptores D1hay una disminución del mismo o una hiperactivación
puede producir efectos colaterales como afectación de la impulsividad, compulsividad. Además produce
los síntomas negativos de la esquizofrenia tanto de contenido emocional, motivacional
como comportamental descritos como síntomas como la abulia, la alogia, la anteponía,
etc.
Desde esta modelo se considera como forma más
plausible de tratamiento, la farmacología, principalmente por los neurolépticos
o antipsicóticos (típicos o a típicos), acompañados en ocasiones por
estabilizadores de ánimo, anticonvulsivos, etc. También se utiliza aún terapia electro
convulsiva, y terapias psicosociales y de rehabilitación. Este tipo de
medicamento se subdividen en dos grupos a saber: los neurolépticos o
antipsicóticos típicos. Los primeros eran efectivos para el control y
contención de los síntomas positivos, pero generaban efectos adversos
demasiados fuerte, como eran los efectos extrapiramidales, mientras que los
segundos, tienen efecto en síntomas positivos, muy leves en negativos y sus
efectos adversos son más reducidos
|
ANTIPSICOTICO TIPICO
|
|
|
FENOTIAZINAS ALIFATICAS
|
CLORPROMAZINA
|
|
LEVOMEPROMAZINA
|
|
|
FENOTIAZINAS PIPERIDIMICAS
|
TIORIDAZINA
|
|
FENOTIAZINAS PIPERAZINICAS
|
PERFENAZINA
|
|
FLUFENAZINA
|
|
|
BUTIROFENOMAS
|
HALOPERIDO
|
|
DIFENILBUTILPIPERIDINAS
|
LOXAPINA
|
|
BENZAMIDAS SUSTITUIDAS
|
SULPRIDE
|
|
ANTIPSICOTICOS ATIPICOS
|
|
|
CLOZAPINA
|
|
|
RISPERIDONA
|
|
|
OLANZAPINA
|
|
|
QUETIAPINA
|
|
|
ZIPRAZIDONA
|
|
|
AMISULPRIDE
|
|
|
ARIPRAZOL
|
|


No hay comentarios:
Publicar un comentario